
Przestrzeganie zasad tak zwanego bezpiecznego seksu stanowi
dowód troski o zdrowie partnera i własne oraz nieodzowny
warunek doświadczeń erotycznych. Terminem tym określa się
ogólnie wszelkie aspekty i techniki seksualne eliminujące
kontakt z potencjalnie „niebezpiecznymi” płynami
fizjologicznymi partnera, takimi jak sperma, wydzielina z
pochwy lub krew. W praktyce oznacza to pewną modyfikację
tradycyjnych zachowań seksualnych w celu wyeliminowania
ryzyka zarażenia wirusem HIV i innymi chorobami przenoszonymi
drogą płciową. Zachowanie ostrożności obowiązuje
wszelkie osoby aktywne w sferze seksu, o orientacji zarówno
homoseksualnej, jak i heteroseksualnej.
Bezpieczny seks opiera się na
wykorzystaniu odpowiednich środków zapobiegających wymianie
wspomnianych wyżej płynów pomiędzy partnerami oraz na
rezygnacji z takich technik seksualnego współżycia, które
szczególnie jej sprzyjają. Bezpieczne praktyki seksualne to
na przykład, masaże erotyczne.
ŚRODKI
MECHANICZNE
Celem stosowania tych środków jest uniemożliwienie kontaktu
plemników z komórkami jajowymi. Posługując się regułami
taktyki militarnej logicznie byłoby wykorzystać najwęższy
przesmyk – szyjkę macicy. Jako pierwszy zastosował tę
metodę Casanova i posłużył się wydrążonymi połówkami
cytryny. Dziś cytrusy zostały wyparte przez lateks.
Prezerwatywa
Krótka
historia kondomu
Legenda powiada, że doktor Condom naprawdę żył na świecie.
Miał on jakoby być nadwornym lekarzem Karola II, króla
Anglii w XVII wieku, i sporządzić z owczych jelit
skropionych perfumami nader prymitywny środek zabezpieczający.
W rzeczywistości jednak kondom został wymyślony już sto
lat wcześniej przez włoskiego anatoma Fallopiusa, który
odkrył jajowody nazwane potem, jego imieniem - przewodami
Fallopiusa. Ta pierwsza prezerwatywa była wykonana z płótna,
a sam Fallopius utrzymywał, że ani jeden spośród tysiąca
stu mężczyzn używających go na próbę nie zaraził się
żadną chorobą weneryczną. Wśród jego zalet wynalazca
wymienił i tę, że można ją schować do kieszeni spodni.
Kiedy w XVII i XVIII wieku prezerwatywy (przeróżnie zresztą
nazywane - np. maszynkami) weszły do powszechnego użycia,
dostrzeżono ich kolejny walor - pominąwszy ochronę przed
chorobami, okazały się też skutecznym sposobem zapobiegania
ciąży. Angielski poeta White Kennet docenił ich znaczenie i
napisał nawet w 1724 roku rozkoszną odę ku chwale kondomu
pod tytułem „Maszynka albo prezerwatywa miłości”:
Słuchajcie,
cni mężowie: na CUNDUMA chwałę
Śpiewam, a Ty, o Wenus, wspomóż moje śmiałe
Igrce maszynką pewną, skroś której dostąpi
Chętna dziewka twych uciech, a los jej poskąpi
Strachu o brzuch spęczniały lubo wrzaski brzdąca
Co zdradzą, w jakiej chuci była gorejąca.
Ostatecznie jednak Casanova - osiemnastowieczny włoski
libertyn - umieścił prezerwatywę na kartach literatury.
Musiał być do niej niezwykle przywiązany, co widać wyraźnie
z mnogości czułych określeń, jakie na nią wymyślił:
„angielska kurtka do konnej jazdy”,
„angielski przyodziewek, co daje wytchnienie głowie”,
„futerał ochronny”, „kapturek pewności”
i „prezerwatywa wynaleziona przez Anglików, żeby
chronić płeć piękną przed wszelkimi obawami”. Raz
tylko zdarzyło się, że kondom zawiódł Casanovę. Tak jak
najczęściej i dziś, wynikało to raczej z działania
czynnika ludzkiego niż z wadliwej budowy samej
„maszynki”. Dziewczyna wróciła z paczuszką
dwunastu kondomów - pisał w swojej autobiografii,
wspominając jeden z setek swoich podbojów miłosnych - Zająłem
odpowiednią pozycję i kazałem jej wybrać ten, który będzie
dobrze przylegał. Nadąsana, zaczęła sprawdzać i
przymierzać. Ten nie pasuje - powiedziałem - Spróbuj
innego. I tak mierzyła jeden po drugim, aż tu spryskałem ją
zdrowo, a dobrze.
Pierwszą potentatką „gum” była
bodajże niejaka pani Philips, handlarka londyńska, która,
jak chełpi się w ulotce, ma za sobą trzydzieści pięć
lat doświadczenia w branży wyrabiania i sprzedawania tych
maszynek, zwanych popularnie urządzeniem zabezpieczającym,
które zapewniają dobry stan zdrowia jej klientom.
Poniższe wersy świetnie zachwalają jej
towar:
By
hańby łatwo ustrzec się i trwogi,
Wyznawcy Wenus, nadłóżcie tu drogi,
Nikt się w mych wyrobach nie dopatrzył skazy,
Bo chronić się to rzecz ludzka, bez obrazy.
Niestety,
te pierwsze kondomy odznaczały się uciążliwą zawodnością.
Nie dość, że jelita zwierzęce mogą przepuszczać bakterie
wywołujące rzeżączkę i inne choroby przenoszone drogą płciową,
to przywiązywana tasiemką do podstawy członka prezerwatywa
nie była dostatecznie zabezpieczona przed zsunięciem. Jean
Astruc pomstował w swoim przetłumaczonym w 1737 roku na
angielski „Traktacie o chorobach wenerycznych”:
Ci wszyscy, którzy znajdują upodobanie w powierzaniu tak
podatnej na zarażenie części ciała plugawej dziurze
wszetecznicy, winni uzbroić swój członek dębem, strzeżonym
potrójną mosiężną płytą, miast pokładać zaufanie w
pospolitym pęcherzu.
Zawarte w tym cytacie (wydobytym na światło dzienne przez
doktora medycyny Ronalda O.Valdiserriego) najwyższe
obrzydzenie stanowi kolejny powód, że obiekcje wobec kondomów
zawsze miały więcej wspólnego z poglądami moralnymi autorów
krytyki niż z czymkolwiek innym. Mimo to około roku 1800 można
było znaleźć w poradnikach domowych taki oto przepis na
sporządzenie prezerwatyw:
1.
Weź jelita owcy i namocz je w wodzie.
2. Wywróć
3. na lewą stronę i namocz w słabym roztworze
zasadowym.
4. Oskrob dokładnie, po czym wydezynfekuj oparami płonącej
siarki.
5. Umyj dokładnie, nadmuchaj, po czym wysusz.
6. Przytnij na pożądaną długość
7. i zwiąż na jednym końcu tasiemką.
Najistotniejszym,
zapewne, kamieniem milowym w dziejach kondomu było odkrycie w
1843 roku procesu wulkanizowania gumy. Od tej pory można już
było produkować na skalę masową niedrogie i skuteczne
„gumy”. Kolejny i ostateczny krok naprzód w
technologii produkcji prezerwatyw uczyniono na początku lat
trzydziestych naszego stulecia, kiedy zaczęto go wyrabiać z
lateksu, gumowego fabrykantu, który mógł być znacznie cieńszy
i mocniejszy niż tradycyjna guma na podeszwy. Wszystkie te
ulepszenia nie były wiele warte dla moralizujących strażników
cnoty, którzy reagowali z oburzeniem na wszelkie próby
upowszechnienia nowych prezerwatyw. W 1873 roku Kongres
amerykański przegłosował tak zwany Akt Comstocka zakazujący
szerzenia „nieprzyzwoitych” publikacji; sformułowano
również definicję nieprzyzwoitości, do której zaliczono również
informacje dotyczące zapobiegania ciąży. Pisanie o
kondomach stało się odtąd przestępstwem. I nawet doświadczenia
II wojny światowej - kiedy to zaopatrywano w prezerwatywy żołnierzy
armii amerykańskiej, pouczano o ich ważności i wysyłano na
bój z hasłem: „Jeśli odmówić sobie nie umiesz, to
zawsze noś przy sobie gumę” - nie zdołały zmienić
podejścia do kondomu, który nie nadawał się na temat
kulturalnej rozmowy. ( Co prawda wskutek działań wojennych
odkryto nowe zastosowanie dla kondomów. Podczas lądowania na
morskich plażach Normandii kazano żołnierzom oddziałów
wojsk sprzymierzonych naciągać „gumy” na lufy
karabinów ). Prezerwatywa popadła w dalszą niełaskę w
latach 50-tych i 60-tych, o czym przesądziły dwie okoliczności.
Okazało się, po pierwsze, że penicylina i inne antybiotyki
są skutecznym środkiem leczenia syfilisu i rzeżączki,
pomniejszając zatem, jej uznaną rolę w zapobieganiu zarażeniom.
Po drugie, szeroko rozpowszechnione użycie pigułek
antykoncepcyjnych okazało się wygodnym i pozbawionym ryzyka
( a przynajmniej tak wtedy sądzono ) rozwiązaniem
problemu zapobiegania ciąży. Co ciekawsze, kondomy zaczęły
cieszyć się coraz większym szacunkiem poza Stanami
Zjednoczonymi, a zwłaszcza w Europie i na Dalekim Wschodzie.
Japonia wyprzedza nas także i pod tym względem: aż 43%
tamtejszych małżeństw mówi o ich regularnym używaniu
(przy 10% w USA), a na wielu rogach ulic można spotkać
automaty sprzedające „gumy”.
„Angielska kurtka do konnej jazdy” poczęła
zwolna zrzucać w USA swe hańbiące znamię dopiero w połowie
lat 80-tych, kiedy zaczęto uświadamiać sobie ogrom epidemii
AIDS. W gazetach i czasopismach pojawiły się reklamy
prezerwatyw, natomiast w 1985 roku na ekranie telewizji
kablowej mogliśmy obejrzeć pierwszą telewizyjną reklamówkę
kondomów. Kondomy występowały również jako naturalny
element związków seksualnych w takich filmach jak :
„Broadcast News”, „Dragnet”,
„Mystic Pizza” i „Two Moon Junction”.
Mówiono też o nich w takich popularnych programach
telewizyjnych jak „Cagney i Lancey”,
„Valerie”, „Kate i Allie” i
„Days of Our Lives”.
Największym jednak kamieniem milowym był raport na temat
AIDS z 1986 roku Naczelnego Lekarza Kraju, C.Everetta Koopa.
Napisał w nim, że tam gdzie nie wchodzi w grę wstrzemięźliwość
lub obopólna monogamia w związku z nie zarażonym partnerem,
należy zawsze używać prezerwatywy podczas stosunku
seksualnego. Ostatecznie więc kondom stał się pełnoprawnym
członkiem społeczeństwa.
Najpopularniejszym środkiem antykoncepcyjnym jest prezerwatywa.
Odpowiednio użyta, w znaczącym stopniu (98 %) ogranicza
ryzyko zakażenia wirusem HIV i innymi chorobami przenoszonymi
drogą płciową, w tym opryszczką. Jest również jednym z
lepszych zabezpieczeń przed niechcianą ciążą. Prezerwatywę
nazywa się także kondomem. Dzisiaj możemy już wybierać
spośród wielu rodzaju kondomów, toteż warto
poeksperymentować i poszukać takich, które odpowiadają nam
najbardziej. Prezerwatywy nasycone substancją zapachową lub
smakową uprzyjemniają seks oralny, barwne i fluoryzujące -
wprowadzą wesoły nastrój. Niektóre prezerwatywy fabrycznie
zwilża się środkiem ułatwiającym poślizg i nasyca
substancją plemnikobójczą. Przed użyciem powinieneś
posmarować prezerwatywę środkiem poślizgowym na bazie wody
(jak galaretka KY). Unikaj środków na bazie tłuszczu
(takich jak wazelina), które - wchodząc w reakcję z
lateksową gumą- mogą ją poważnie uszkodzić. Zwilżone
prezerwatywy nie pękają tak łatwo wskutek tarcia. Dokładnie
sprawdź datę ważności na opakowaniu, ponieważ szczelność
i odporność lateksowej gumy maleje z upływem czasu.
Przechowuj opakowanie prezerwatyw z dala od bezpośrednich
promieni słoneczn6ych, źródeł ciepła, perfum i ostrych
przedmiotów. W USA opakowania prezerwatyw licencjonowanych
producentów opatrzono datą ważności i numerem serii. Muszą
one spełniać rygorystyczne warunki, stawiane i egzekwowane
przez Międzynarodowe Stowarzyszenie Normalizacyjne
(Internacional Standards Association). Obecnie produkuje się
też prezerwatywy specjalne, bardziej odporne na uszkodzenie,
przeznaczone do stosunków analnych.
Jak
używać prezerwatywy?
Nauczyć się używać prezerwatywy w ten sposób, by stała
się naturalnym i podniecającym dodatkiem do sztuki miłosnej.
Przede wszystkim nie czekaj z podjęciem decyzji o założeniu
kondoma aż do chwili, gdy gorączka zmysłów i namiętności
zapanuje nad rozsądkiem. Porozmawiaj i uzyskaj zgodę
partnera, gdy tylko oboje zrozumiecie, że będziecie się
kochać. Trzymaj opakowanie prezerwatyw pod ręką, w pobliżu
łóżka lub pod poduszką, aby w stosownym momencie bez trudu
je odnaleźć.
- Ostrożnie otwórz opakowanie prezerwatywy, uważając by
nie uszkodzić- jej przy wyjmowaniu pierścionkami lub
paznokciami.
- Upewnij się, że trzymasz prezerwatywę
we właściwy sposób, z wywiniętym pierścieniem na zewnątrz,
a następnie po prostu uszczypnij jej czubek palcem skazującym
i kciukiem, aby nie dostało się tam powietrze. Jest to
niezwykle ważne, gdyż w przeciwnym razie może nastąpić pęknięcie
„gumki”.
- Mężczyzna zakłada prezerwatywę sam
lub wyręcza go partnerka, a wówczas czynność- ta
staje się elementem gry miłosnej. Podczas zakładania członek
przez cały czas powinien być w stanie erekcji.
- Prezerwatywę rozwiń aż do nasady członka.
Jeśli nie masz zbiorniczka, pozostaw na czubku około 1 cm
wolnej przestrzeni, którą po wytrysku wypełni nasienie.
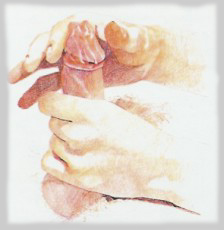
- Przed stosunkiem wnętrze pochwy powinno być dodatkowo zwilżone,
co umili doznania partnerce i zapobiegnie uszkodzeniu
lateksowej gumy wskutek „suchego” tarcia.
Rozprowadź więc odrobinę środka ułatwiającego poślizg
(włącznie na bazie wody) na zewnętrznej powierzchni gumki.
Jeśli to konieczne, ostrożnie wprowadź niewielka ilość środka
nawilżającego do wnętrza partnerki.
- Kochając się nie zapomnij o
sprawdzeniu, czy kondom pozostaje na swym miejscu. Po wytrysku
mężczyzna powinien wycofać członek z pochwy jeszcze przed
utratą wzwodu, przytrzymując palcami brzeg gumki. Tym
sposobem zapobiegnie przypadkowemu zsunięciu osłonki i
rozlaniu nasienia do wnętrza lub w okolicach pochwy.
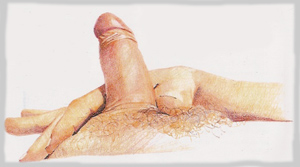
- Zawiń zużytą prezerwatywę w serwetkę i wyrzuć wraz ze
śmieciami. Nigdy nie używaj tej samej prezerwatywy
dwukrotnie.
Prezerwatywa
dla kobiet
Damski kondom strzeże kobiety przed chorobami wenerycznymi i
niechcianą ciążą. Damska prezerwatywa wygląda jak luźny
woreczek, którego dno wkłada się głęboko do pochwy.
Podobnie jak diafragmę, można go założyć z wyprzedzeniem
lub tuż przed stosunkiem. Drugi koniec woreczka wystaje poza
pochwę, mężczyzna wsuwa do niego penis, by odbyć stosunek.
Skuteczność
Stosowanie prezerwatyw zmniejsza ryzyko zakażenia wirusem HIV
o 98%, pod warunkiem podporządkowania się innym zaleceniom
bezpiecznego seksu. Wąski margines niepewności wiąże się
z nieprawidłowym użyciem prezerwatywy oraz z ryzykiem
nieprzewidzianego pęknięcia lateksowej gumy, przez które może
przedostać się nasienie lub wydzielina z pochwy. Warto też
pamiętać, że stosowaniu kondomu nie jest najlepszą metodą
zapobiegania ciąży. Spośród 100 kobiet, których partnerzy
stosowali tę metodę antykoncepcyjną, około dwunastu
zajdzie w ciążę ( w ciągu roku ). Naturalnie im jesteśmy
ostrożniejsi używając prezerwatywy, tym lepiej jesteśmy
zabezpieczeni. Należy też wspomnieć, że kondomy dobrych i
renomowanych firm rzadziej pękają, a ponadto są
przyjemniejsze w użyciu.
Seks
oralny a prezerwatywa
Seks oralny uprawiany bez żadnego zabezpieczenia uważa się
za niebezpieczny proceder. Przy użyciu prezerwatyw stanie się
jednak o wiele bardziej bezpieczny. Uprawiając fellatio,
zawsze używajcie kondomów lateksowych bez środka nawilżającego,
pamiętajcie też o włożeniu prezerwatywy, zanim dojdzie do
kontaktu ust z członkiem. Są tacy, którzy lubią przyprawiać
seks oralny do smaku – wykorzystując w tym celu na
przykład bitą śmietanę lub czekoladę. W takim wypadku
upewnijcie się, że wasza przyprawa nie zawiera oleju oraz
pamiętajcie o zabezpieczeniu. Kondomy nie spełnią, rzecz
jasna, swego zadania w przypadku cunnilingus czy seksu
oralno-analnego ( zwanego też rimming ), można tu jednak sięgnąć
po substytut prezerwatywy. Nazywa się on konferdam, a jest to
kwadrat z lateksu o boku około 11 cm używany w chirurgii
szczękowej. Można go dostać w sklepach ze sprzętem
medycznym i w niektórych sex-shopach. Czasem sprzedaje się
takie ochraniacze posypane talkiem, który trzeba spłukać
przed użyciem. Kiedy już ma dojść do kontaktu ust z
odbytem albo ust z narządami płciowymi, upewnijcie się czy
osłona znajduje się między ustami a narządami płciowymi
lub odbytem. Używajcie zawsze takiej osłony jednorazowo, a
kiedy już skończycie, wyrzućcie ją do śmieci. Kłopot z
takimi osłonami polega na tym, że jeśli lubicie zażywać
razem z partnerem dużo ruchu w trakcie seksu, trzeba uważać,
żeby się nie przesuwały. Aczkolwiek będąc z stałym związku
ze zdrowym partnerem i dochowując mu wierności, tego typu
zabezpieczenia podczas seksu oralnego nie są konieczne.
Błony
pochwowe i kapturki naszyjkowe
Pierwszy krążek dopochwowy w historii świata był ponoć
wynalazkiem osławionego kochanka Giovanniego Casanovy, który
umieszczał w pochwie swoich partnerek wydrążone połówki
cytryny. W roku 1864 brytyjskie towarzystwo medyczne sporządziło
listę stu dwudziestu trzech znanych ówcześnie rodzajów
bariery dopochwowej, określanych również wspólnym mianem
pesarium.
W latach siedemdziesiątych ubiegłego
stulecia w Stanach Zjednoczonych przegłosowano wprowadzenie
tzw. Prawa Comstocka, które zdelegalizowało wszelką
korespondencję zawierającą środki kontroli urodzeń i
informacje na temat antykoncepcji, przesyłaną za pośrednictwem
amerykańskiej poczty. W roku 1916 Margaret Sanger, założycielka
Amerykańskiego Towarzystwa Planowania Rodziny, rozpoczęła
batalię o zniesienie owego prawa. Wierzyła ona bowiem, iż
przepisy rządowe nie powinny ograniczać prawa kobiety do
uregulowania kwestii własnej płodności. Bitwa jej trwała aż
po rok 1965, kiedy to Sąd Najwyższy wyrokiem w sprawie
Griswold kontra stan Connecticut zniósł prawa stanowe
zabraniające kontroli urodzeń.
Błona ( diafragma ) ma kształt płytkiego spodka.
Elastyczna obręcz pozwala na ściśnięcie błony tak, by można
ją było wprowadzić do pochwy i umieścić we właściwym
miejscu. Zadaniem błony jest osłonięcie całej tylnej części
pochwy wraz z szyjką macicy i odcięcie drogi atakującym
plemnikom. Ponieważ jednak plemniki nie dają łatwo za
wygraną, błona powinna być stosowana w połączeniu z
plemnikobójczym kremem lub żelem. Błona powinna pozostać w
pochwie przez co najmniej osiem godzin po stosunku, by
preparat plemnikobójczy miał dość czasu na
unieszkodliwienie wszystkich plemników. Błona może pozostać
w pochwie do 24 godzin.
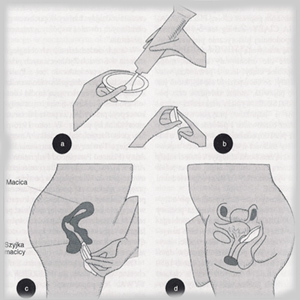
Kapturek naszyjkowy działa tak samo jak błona, różnica
dotyczy jedynie kształtu. Kapturek jest mniejszy i lepiej
dopasowany do kształtu szyjki. Poleca się jego stosowanie
kobietom, których mięśnie miednicy nie są dość silne, by
utrzymać błonę we właściwym miejscu. Ponieważ przylega
szczelniej do szyjki, niektóre kobiety skarżą się na
trudności z jego wyjmowaniem.
Stosowanie błony czy kapturka nie powoduje skutków
ubocznych, nie są to jednak metody łatwe w użyciu.
- Stosowanie błony
lub kapturka może się wydać nieporęczne, bo nie tylko
trzeba posmarować je kremem lub żelem, a następnie umieścić
w pochwie, ale trzeba bardzo uważać, by umieścić je dokładnie
tam, gdzie należy.
- Chociaż możesz
włożyć błonę lub kapturek sześć godzin przed stosunkiem
– czyli z pewnym wyprzedzeniem – by nie przerwać
podniecającej gry miłosnej, musisz jednak dodać kolejną
porcję substancji plemnikobójczej, jeśli po pierwszym
stosunku masz ochotę na następny.
- Nie można
wkładać ani błony, ani kapturka podczas menstruacji.
Błony nie zapewniają tak wysokiego
stopnia zabezpieczenia przed niepożądaną ciążą, jak inne
metody, o których była mowa. W ciągu roku 18 kobiet stosujących
tę metodę na 100 zachodzi w ciążę. Nawet wśród kobiet,
które nauczyły się idealnie zakładać błonę zachodzi w
ciążę 6 na 100. Jeśli jednak nie podoba się Tobie
koncepcja przyjmowania hormonów, lub jeśli coś Ci na to nie
pozwala, błona nie jest zła.
Środki plemnikobójcze dają pewne
zabezpieczenie przed AIDS i innymi chorobami przenoszonymi
drogą płciową, ale nie całkowite. Jeśli sądzisz, że
istnieje ryzyko, zabezpiecz się prezerwatywą.
Zarówno błona jak kapturek muszą mieć
stosowny dla Ciebie rozmiar. Musisz zatem wybrać się do
lekarza, jeśli chcesz stosować tę metodę zapobiegania ciąży.
Ta sama błona czy ten sam kapturek mogą
Ci służyć przez kilka lat, ale co pewien czas musisz oglądać
je pod światło, czy nie uległy zniszczeniu, a zwłaszcza
czy nie są przedziurawione. Także w przypadku istotnych
zmian w budowie Twojego ciała: przebyta ciąża, znaczny
ubytek na wadze, znaczne przytycie, powinnaś iść do
lekarza, by sprawdził, czy błona w dalszym ciągu dobrze
pasuje.
Naukowcy opracowali nową wersję błony,
wersję ulepszoną, jak wykazują testy. Nosi ona nazwę Leas
Shield. W porównaniu z błonami tradycyjnymi ma kilka zalet,
a mianowicie:
- jest wykonana z
silikonu, a nie z lateksu( niektórzy mają uczulenie na
lateks )
- ma jednokierunkowy
zaworek do powietrza umożliwiający ścisłe przyleganie
- ma wbudowaną pętelkę
ułatwiającą wyjmowanie
- w przeciwieństwie
do błon i kapturków jest w jednym rozmiarze i będzie pewnie
kiedyś dostępna bez recepty w aptekach
Pianki,
kremy, żele
Wiele pianek, kremów i żeli można kupować w aptekach bez
recepty. Pomijając przejściowy odczyn alergiczny mogący
wystąpić u kobiety, mężczyzny albo u obojga partnerów,
dają niewiele skutków ubocznych. Są jednocześnie niezbyt
skuteczne, gdy działają solo. Spośród 100 kobiet używających
antykoncepcyjnych pianek, kremów, żeli oraz czopków, 21
zajdzie w ciążę w ciągu roku, lecz idealne stosowanie
ogranicza tę liczbę do 3.
Substancje plemnikobójcze zawarte w tych
preparatach dają pewne zabezpieczenie przed wirusem HIV i
innymi chorobami zakaźnymi, nie polecam jednak polegania wyłącznie
na tych środkach, jeśli chcecie uchronić się przed
chorobami.
Większość preparatów sprzedawanych jest
wraz z aplikatorami, które ułatwiają wprowadzenie ich do
pochwy. Każdego z tych środków używa się nieco inaczej,
zwykle jednak należy je zaaplikować przynajmniej na 10 minut
przed stosunkiem ( można więc to zrobić w trakcie gry wstępnej
). Kolejną porcję preparatu należy dodać przed każdym
kolejnym zbliżeniem.
Wszystkie preparaty tego typu są dostępne
i łatwe w użyciu, skuteczniej działają natomiast w połączeniu
z błoną pochwową, kapturkiem naszyjkowym lub prezerwatywą.
STERYLIZACJA
Istnieją dwa typy sterylizacji - w przypadku kobiet
spowodowanie niedrożności jajowodów, w przypadku mężczyzn
spowodowanie niedrożności nasieniowodów. Jest to trwała
forma kontroli urodzeń, którą stosują przede wszystkim
pary małżeńskie oraz osoby znajdujące się w stałych związkach.
Zarówno u mężczyzn jak i kobiet sterylizacja ma pewne
zalety w stosunku do innych metod antykoncepcyjnych:
-
jest zabiegiem jednorazowym
- jest bardzo skuteczna
- nie daje efektów ubocznych
- nie zaburza czynności płciowych organizmu
Główną
wadą sterylizacji jest jej nieodwracalność. Jeśli po jej
przeprowadzeniu zmienisz zdanie i zechcesz mieć dziecko, będzie
to w zasadzie niemożliwe. Jedną z okoliczności skłaniającą
ku temu rozwiązaniu jest stan zdrowia kobiety, której ciąża
groziłaby trwałym kalectwem lub nawet śmiercią, lub o ile
istnieje zagrożenie przeniesienia na dziecko jakiejś choroby
dziedzicznej.
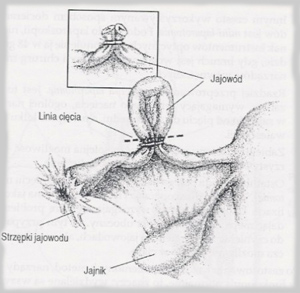
Podwiązywanie
jajowodów
Jajowody są przewodami, w których komórka jajowa zostaje
zapłodniona przez pierwszy plemnik, który ją napotka. Jeśli
każdy z jajowodów zostanie przecięty i podwiązany, komórka
jajowa i plemnik nigdy się nie spotkają. ( W rzadkich
przypadkach jajowody odzyskują drożność - samoistne zrośnięcie
się - i kobieta może zajść w ciążę, ale zdarza się to
zaledwie w 4 na 1000 przypadków. Bywa to wówczas najczęściej
ciąża pozamaciczna, w której komórka jajowa zaczyna się
rozwijać poza jamą macicy, i w końcowym rezultacie ciąże
takie muszą być chirurgicznie usuwane ). Jak się domyślacie,
podwiązanie jajowodów wymaga ingerencji chirurgicznej, lecz
większość kobiet może odbyć zabieg trwający około
trzydziestu minut w warunkach ambulatoryjnych, ze
znieczuleniem miejscowym. W przeciwieństwie do innych metod,
które wymagają stałych nakładów finansowych, jak
prezerwatywy czy pigułki antykoncepcyjne zabieg jest
wydatkiem jednorazowym. Zabieg sterylizacji można
przeprowadzić na kilka sposobów. Najczęściej stosuje się
procedurę laparoskopii i mini-laparotomii. Ta pierwsza polega
na napompowaniu jamy brzusznej kobiety obojętnym gazem,
zrobieniu małego nacięcia w okolicy pępka i wprowadzeniu do
wnętrza jamy brzusznej instrumentu zwanego laparoskopem
(rurki z osadzonym na szczycie oświetleniem i urządzeniem
optycznym), za pomocą którego chirurg kieruje ruchami narzędzi
wykonując zabieg przecięcia i podwiązania jajowodów.
Mini-laparotomia należy do zabiegów krótkich, nie wymagających
wypełniania jamy otrzewnej dwutlenkiem węgla. W Polsce
wykonywana jest przy zastosowaniu znieczulenia ogólnego i
wymaga jedno- lub dwudniowego pobytu w szpitalu. Laparotomia
stanowi zabieg o charakterze bardziej inwazyjnym. Poza
opisanymi zabiegami operację podwiązania jajowodów
wykonywano niegdyś przez pochwę, za pośrednictwem
kuldoskopii i kolpotomii, lecz ze względu na większy stopień
ryzyka obecnie praktycznie zarzucono obie te procedury.
Po zastosowaniu każdej z wymienionych metod, narządy płciowe
kobiety funkcjonują normalnie, to znaczy: wydzielane są
wszystkie hormony żeńskie, występuje owulacja i regularna
miesiączka. Komórki jajowe produkowane w miesięcznym cyklu
ulegają rozkładowi, jak każda niepotrzebna tkanka. Nie
zmieniają się także odczucia seksualne, a nawet czasem wręcz
się poprawiają, gdyż kobieta nie obawia się już zajścia
w ciążę. Pamiętajcie jednak, że poddając się któremukolwiek
z tych zabiegów, musicie z góry założyć, że nigdy nie
zechcecie mieć dzieci.
Z zabiegiem wiążą się takie komplikacje, jak krwawienie,
zakażenie, uczulenie na środek znieczulający. Występują
one jednak rzadko i łatwo im zaradzić.
W Polsce zabieg podwiązywania jajowodów lub nasieniowodów w
celu sterylizacji jest zakazany ( Kodeks Karny, art.156 ),
zagrożony karą więzienia do dziesięciu lat dla wykonującego
zabieg.
Wazektomia
Męska wersja sterylizacji, wazektomia, jest zabiegiem
chirurgicznym, który także może być przeprowadzony w
warunkach ambulatoryjnych. Przy tej operacji nasieniowody,
przewody, które transportują plemniki z jąder do obszaru
ejakulacyjnego, przecina się na dwie części i podwiązuje
za pomocą szwów lub metalowych zacisków. Bardzo rzadko
nasieniowody zrastają się ponownie. Oceniono, że w
pierwszym roku po sterylizacji tylko 2 spośród 1000 mężczyzn
zapłodniło partnerkę. Różnica między męską a damską
sterylizacją polega na tym, że u mężczyzn pozostaje w
obiegu pewna część spermy jeszcze przez pewien czas po
podwiązaniu nasieniowodów. Dlatego trzeba stosować środki
zapobiegające ciąży co najmniej podczas 15 pierwszych
ejakulacji po zabiegu. Możecie upewnić się, że plemniki całkowicie
zanikły, wykonując prostą analizę laboratoryjną nasienia.
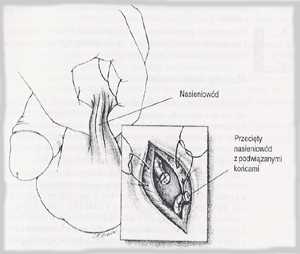
Niektórzy mężczyźni obawiają się, że wazektomia obniży
ich męskie możliwości, lecz obawy te są niesłuszne. Mężczyzna
nie odczuwa żadnej różnicy, dalej ma normalne erekcje i
wytryski. Jedyna zmiana polega na tym, że po pewnym czasie w
nasieniu nie pojawiają się plemniki. A ponieważ plemniki
stanowią jedynie 5% nasienia, mężczyzna, który poddał się
wazektomii nie zauważy nawet zmiany w ilości ejakulatu.
Zabieg nie wpływa też w żadnym stopniu na wytwarzanie
hormonów. Jądra w dalszym ciągu produkują plemniki, ale
zamiast wydostać się na zewnątrz organizmu zostają one wchłonięte
przez tkanki ciała. Z powodu takich obaw mężczyzn próbowano
rozwiązań alternatywnych. Należy do nich „wazektomia
bez skalpela”, zabieg chirurgiczny, przy którym następuje
przedzielenie i podwiązanie nasieniowodów, ale nacięcie
chirurgiczne nie jest tak rozległe, jak w przypadku typowej
wazektomii. Próbowano też zagrodzić nasieniowód za pomocą
plastikowej zastawki, której „przepuszczalność”
można by dowolnie regulować. Takie rozwiązania są
odwracalne, ale mniej skuteczne, jako że plemniki mogą
przecisnąć się dookoła zastawki.
Ponieważ operacja wazektomii nie należy
do poważnych zabiegów chirurgicznych (przy użyciu niektórych
technik mikrochirurgicznych inwazja chirurgiczna polega wyłącznie
na nakłuciu moszny), komplikacje pozabiegowe należą do
rzadkości, jednak normalnym objawem jest niewielki ból, możliwe
jest także wystąpienie obrzęku i zasinienia wokół miejsca
nakłucia, istnieje również niewielkie ryzyko infekcji. Większość
mężczyzn bezpośrednio po zabiegu powraca do czynnego życia,
jednak niektórzy potrzebują kilku dni rekonwalescencji.
Przez jakiś czas należy także unikać wyczerpujących ćwiczeń
fizycznych.
Nieznane są również jakiekolwiek
problemy zdrowotne pojawiające się w następstwie
przeprowadzenia zabiegu wazektomii. W roku 1978 stwierdzono, iż
małpy, które zostały poddane tej operacji, wykazywały
podwyższone ryzyko zachorowania na miażdżycę, zwłaszcza
przy diecie o wysokiej zawartości cholesterolu. Jednak więcej
niż dwanaście publikacji dotyczących przeprowadzenia
podobnych badań u ludzi nie potwierdziło zwiększenia liczby
zachorowań na choroby sercowo-naczyniowe, zwiększonego wskaźnika
hospitalizacji lub występowania innych schorzeń u mężczyzn,
którzy poddali się wazektomii. W podobny sposób usiłowano
zbadać częstość występowania raka prostaty u mężczyzn,
którzy poddali się wazektomii. Wyniki badania z roku 1993
wskazywały, że operacja podwiązania nasieniowodów może wiązać
się z podwyższonym ryzykiem zachorowania na tę odmianę
nowotworu, badania te jednak nie zostały powtórzone lub
potwierdzone. W innych badaniach i opracowaniach nie wykazano
istnienia powiązania między tą chorobą a wazektomią.
Za pomocą misternych manipulacji
mikrochirurgicznych można próbować odwrócić skutki
zabiegu wazektomii, rekonstruując drożność nasieniowodu,
poprzez ponowne przyszycie do siebie obu końców przeciętego
kanału, lecz wysiłki te nie zawsze kończą się
powodzeniem. Dlatego też należy go uważać za trwałą
metodę antykoncepcji.
Wazektomia jest o wiele tańsza niż podwiązanie
jajowodów. Przywrócenie drożności nasieniowodów jest już
jednak znacznie kosztowniejsze.
METODY
HORMONALNE
Starożytni grecy uważali, że nasz temperament i funkcje
cielesne zależą od, jak to nazywali, czterech humorów:
krwi, flegmy, żółci czarnej i żółtej.
Ciało ludzkie wydziela blisko 50 różnych
hormonów w systemie wydzielania wewnętrznego. Hormony są
substancjami chemicznymi, które z krwią dostają się do
poszczególnych narządów i kontrolują ich działanie.
Hormony kierujące seksem i układem rozrodczym są absolutnie
niezbędne dla funkcjonowania tego systemu, a więc także
odwrotnie, kontrolując dozowanie hormonów możemy kierować
układem rozrodczym i to z dużą dokładnością. W ten właśnie
sposób działają pigułki – zapobiegają ciąży
poprzez dostarczanie organizmowi hormonów.
Pigułki
antykoncepcyjne
Pigułki to bardzo skuteczny sposób zapobiegania ciąży
– prawie tak skuteczny, jak sterylizacja – zakładając
prawidłowe ich stosowanie, to znaczy zakładając, że
kobieta łyka pigułki systematycznie i bez żadnych przerw.
Ponieważ pigułki sprawiły, że seks przestał kojarzyć się
z ryzykiem zajścia w ciążę, uważa się, że to one dały
początek rewolucji seksualnej w latach sześćdziesiątych,
kiedy stały się łatwo dostępne. Od tamtych czasów pigułki
bardzo się zmieniły. Podstawowymi składnikami są nadal
hormony kierujące cyklem miesięcznym kobiety –
estrogeny i związki działające jak progesteron zwane
gestagenami. W pierwszych tabletkach ich dawki były duże i
wywoływały wiele skutków ubocznych. Zmniejszenie dawek
hormonów w dzisiejszych pigułkach oznacza ograniczenie skutków
ubocznych, zwłaszcza tych o szkodliwym działaniu.
Obecnie istnieją dwa rodzaje pigułek:
-pigułki
kombinowane, czyli zawierające zarówno estrogeny jak i
gestageny, które sprawiają, że w jajnikach nie uwalnia się
komórka jajowa
-minipigułki
zawierające tylko jeden hormon z grupy gestagenów.
Pigułki mogą przeszkodzić w owulacji, lecz główną zasadą
ich działania zapobiegającego jest zagęszczanie śluzu
szyjkowego tak, by plemniki nie mogły przezeń przeniknąć.
Kobieta musi pamiętać o codziennym
przyjmowaniu pigułek i najlepiej o tej samej porze dnia, żeby
hormony działały jak najlepiej. ( W przypadku pigułek
kombinowanych, w ciągu cyklu musi nastąpić siedmiodniowa
przerwa w ich przyjmowaniu, by wystąpiło krwawienie symulujące
normalną miesiączkę. Aby jednak nie burzyć nawyku
przyjmowania pigułki, łyka się placebo, czyli pigułki nie
zawierające hormonów ). Nieskuteczność tabletek wiąże się
ściśle z błędami w ich przyjmowaniu. Jeśli więc łykasz
tabletki i nie chcesz zajść w ciążę, przestrzegaj bardzo
dokładnie wskazówek lekarza.
Poza zapobieganiem niepożądanej ciąży,
branie pigułek daje parę innych korzyści, a wśród nich:
-regularniejsze miesiączki
-uboższe krwawienia
-redukcja bólów miesiączkowych
-zmniejszenie niedoborów żelaza przy anemii
-rzadsze występowanie ciąż jajowodowych
-rzadsze występowanie chorób zapalnych w obrębie miednicy
-zmniejszenie objawów trądziku
-zmniejszenie objawów napięcia przedmiesiączkowego
-zmniejszenie dolegliwości reumatoidalnego zapalenia stawów
-zabezpieczenie przed nowotworami endometrium i jajników
– jedynymi z najczęściej występujących u kobiet
Kiedy zaczynacie przyjmować pigułki, mogą wystąpić
niewielkie krwawienia w połowie cyklu, jest to jednak zwykle
zjawisko przejściowe.
Niektóre kobiety obawiają się, że zażywanie
pigułek może spowodować raka piersi lub raka macicy,
ponieważ w badaniach przeprowadzonych na zwierzętach hormony
te wiąże się z wymienionymi nowotworami. Jeśli nawet kiedyś
istniało takie ryzyko, przy obecnie stosowanych dawkach
ryzyko takie nie jest potwierdzone naukowo. Dowiedziono
natomiast, że pigułki zmniejszają ryzyko zachorowania na
nowotwory jajników i endometrium. Prawie każda kobieta w
okresie płodności może zażywać pigułki, z wyjątkiem
kobiet po trzydziestym piątym roku życia, które palą. A to
z powodu ryzyka związanego z układem krążenia –
kobiety starsze i kobiety, które palą są bardziej narażone
na wystąpienie dolegliwości związanych z krążeniem. Takie
niektóre choroby ( cukrzyca, skłonność do zakrzepów ) mogą
uniemożliwić przyjmowanie pigułek, dlatego pigułki
przepisuje lekarz – są tylko na receptę.
Pigułki antykoncepcyjne nie zabezpieczają
przed chorobami przenoszonymi drogą płciową, ani przed
AIDS, a więc jeśli istnieje ryzyko zarażenia się od
partnera, poza pigułką musicie stosować prezerwatywę. W
przypadku konieczności zażywania innych lekarstw – nie
wyłączając antybiotyków – poradźcie się lekarza,
czy te lekarstwa nie zakłócają działania pigułek
antykoncepcyjnych. W wielu przypadkach lekarz zaleci Wam
stosowanie dodatkowych środków zabezpieczających przed ciążą.
Kobieta może czasami zapomnieć o zażyciu pigułki,
postarano się więc wynaleźć inne metody dostarczania do
organizmu hormonów wchodzących w jej skład. Jedna z nich,
DEPO-PROVERA, polega na wykonaniu raz na dwanaście
tygodni zastrzyku substancji hormonalnych. Kobiety, które nie
lubią zastrzyków, nie wybiorą naturalnie tej metody. Skutki
uboczne są takie same jak w przypadku pigułek, ale chcesz
czy nie chcesz, musisz je tolerować, nie tak jak przy pigułkach,
które możesz przestać brać. W tym przypadku musisz doczekać
się aż upłynie dwanaście tygodni, by działanie zastrzyku
ustało. To samo dotyczy zajścia w ciążę, ale ludzie
zwykle nie spieszą się tak bardzo z płodzeniem dzieci, by
nie mogli odczekać tak krótkiego czasu. Niezależnie od
wspomnianej wady, Depo-Provera zyskuje na popularności.
Norplant
Składa się z sześciu miękkich kapsułek, wszczepianych pod
skórę górnej części ramienia, które w przeciągu następnych
pięciu lat stopniowo uwalniają do organizmu zawarty w nich
hormon. Ze wszystkich wymienionych metod Norplant dowiódł
swojej największej skuteczności: zaledwie cztery kobiety spośród
dziesięciu tysięcy objętych kontrolą zaszło w ciążę w
trakcie pierwszego roku korzystania z implantu; metoda
wyklucza ewentualność pomyłki ze strony użytkowniczki. W
Norplancie stosuje się hormon lewonorgestrel, który
uniemożliwia uwolnienie się komórki jajowej oraz zagęszcza
śluz szyjkowy. Hormony uwalniane do organizmu wywołują
jednak pewne skutki uboczne, nie wszystkie więc kobiety mogą
cieszyć się wygodą, jaką zapewnia stosowanie tej metody;
ponadto, tak jak pigułka, Norplant nie chroni przed chorobami
przenoszonymi drogą płciową. Najpowszechniejszym skutkiem
ubocznym Norplantu jest nieregularne krwawienie. Choć
zazwyczaj nieregularność ta ustaje po około dziewięciu
miesiącach, u niewielkiej liczby kobiet może występować
przez całe pięć lat. U niektórych kobiet wystąpiły tez
pewne problemy po usunięciu kapsułek. Z uwagi na komplikacje
występujące po usunięciu Norplantu, naukowcy prowadzą
badania nowego systemu zwanego Implanon. Zamiast pięciu
kapsułek ma on tylko jedną, skuteczną przez trzy lata, a
nie pięć, jak w przypadku Norplantu. Poza mniejszą liczba
kapsułek Implanon ma jeszcze jedną zaletę w porównaniu z
Norplantem. Kapsułki Norplantu, choć najcieńsze jakie mogą
być, są często widoczne i wyczuwane przez partnera. Mężczyzna
może zatem zakładać, że kobieta jest gotowa podjąć z nim
współżycie, ponieważ zabezpieczyła się przed zajściem w
ciążę, choć ona wcale nie musi mieć na to ochoty. Kapsułka
Implanonu jest mniej widoczna niż pięć kapsułek Norplantu.
Środki
wewnątrzmaciczne
IUD - skrót angielskiej nazwy urządzenia Intrauterine
Device, czyli wkładka wewnątrzmaciczna,
„spiralka”. Jest to niewielki przedmiot wykonany z
tworzywa sztucznego, zawierającego miedź lub hormon,
umieszczany w macicy kobiety przez lekarza specjalistę.
Niegdyś był to kamyk, który poganiacze wkładali wielbłądzicom
na pustyni, by je ustrzec przed zajściem w ciążę.
Działanie wkładki polega na ochronie przed zapłodnieniem
komórki jajowej, ewentualnie przed zagnieżdżeniem się zapłodnionej
komórki jajowej w ściance macicy. Zakładając przeciętnie
staranne stosowanie, tylko trzy kobiety na sto zajdą ciążę
w przeciągu roku. Należy regularnie kontrolować
umiejscowienie nitek, które są przytwierdzone do wkładki,
by mieć pewność, iż nie uległa ona przemieszczeniu. Większość
kobiet bardzo łatwo przyzwyczaja się do obecności wkładek
wewnątrz ich ciała, lecz istnieje ryzyko skutków ubocznych,
a niektóre powikłania, choć przyznać należy, że nie występują
one często, grożą nawet śmiercią. Lekarz zakładający wkładkę
może poprosić pacjentkę o podpisanie deklaracji,
potwierdzającej, iż dopełnił obowiązku zapoznania jej ze
wszystkimi grożącymi w wyniku stosowania tej metody
konsekwencjami, zanim wykona zbieg wprowadzenia wkładki do
macicy.
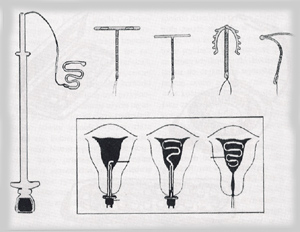
Po założeniu wkładki kobieta może odczuwać bóle; niektóre
panie obficiej krwawią przez kilka pierwszych miesięcy.
Zdarzają się także infekcje. Znacznie rzadziej następuje
przebicie macicy lub inne komplikacje.
W porównaniu z innymi sposobami
antykoncepcji, wkładki zapewniają duże bezpieczeństwo.
Jednakże należy pamiętać, że nie chronią przed chorobami
przenoszonymi drogą płciową.
Pierścień
pochwowy
Pierścień pochwowy jest zakładany tak samo jak błona.
Pozostaje na swoim miejscu przez trzy tygodnie i jest usuwany
w czwartym tygodniu cyklu, na czas menstruacji. Pierścień
nie działa jak bariera mechaniczna, czyli jak błona, lecz
wydziela hormon, taki sam, jaki znajduje się w pigułce.
Hormon zawarty w pierścieniu starcza na trzy miesiące.
Pierścień może dawać te same skutki
uboczne, co pigułka, lecz w znacznie łagodniejszej formie.
Dzieje się tak dlatego, że pierścień umieszczony jest
blisko szyjki macicy, a więc organizm dostaje jeszcze mniejszą
dawkę hormonu niż wtedy, gdy kobieta połyka tabletkę
zawierającą najmniejszą dawkę hormonu. Zarazem jednak
czerpie te same korzyści, które wynikają z przyjmowania
hormonu w postaci pigułki.
Pierścień pochwowy jest wciąż poddawany
badaniom.
Pigułka
dla mężczyzn
Kolejna metoda antykoncepcji u mężczyzn mająca na celu
zmniejszenie produkcji plemników przez jądra lub uniemożliwienie
prawidłowego funkcjonowania nasienia polega na zastosowaniu
środków farmaceutycznych. W przeszłości najczęściej
stosowano w tym celu hormony, które odgrywają rolę czułych
katalizatorów kontrolujących przebieg produkcji plemników w
jądrach. Niestety całkowite zablokowanie produkcji nasienia
środkami hormonalnymi oznaczałoby pozbycie się wszystkich
efektów działania hormonów w ciele mężczyzny. Taka
„kastracja farmaceutyczna” prowadzi do zmian popędu
płciowego - libido u pacjenta, powoduje też zmiany drugorzędowych
cech płciowych, takich jak odnawianie się zarostu. Aktualnie
prowadzone są próby wyprodukowania pigułki dla mężczyzn
innego typu, z niższymi dawkami hormonów, zawierającej
kombinację różnych hormonów oraz badania nad lekami
hormonopodobnymi, które miałyby mniejszy wpływ na popęd płciowy.
Zważywszy na wiele milionów plemników
produkowanych codziennie w ciele mężczyzny, aby osiągnąć
całkowitą, stuprocentową pewność antykoncepcji, należałoby
doprowadzić do całkowitego zahamowania wydzielania nasienia.
Trudno jest wyprodukować lek, który działałby skutecznie
jako pigułka antykoncepcyjna dla mężczyzn. Współczesna
medycyna nie zna charakteru długofalowych skutków ubocznych
zahamowania wydzielania nasienia oraz nie jest pewna
ewentualnej odwracalności takiego procesu. Oczywiste jest, że
idealną pigułką dla mężczyzny byłby środek nie wpływający
na popęd płciowy lub inne funkcje hormonalne, jednocześnie
o działaniu odwracalnym.
W usiłowaniu zablokowania normalnych
funkcji plemników bez wpływania na naturalne procesy ich
wydzielania do cewki i na zewnątrz członka próbowano
wykorzystać lek medycyny chińskiej, zwany Gossypol.
Jest to pochodna oleju z nasion bawełny, która obniża
ruchliwość plemników, tak że tracą one swoje naturalne
zdolności funkcjonowania. Lek ten stosowany był w Chinach z
dobrymi wynikami. Niestety okazało się, że Gossypol ujemnie
wpływa na działanie nerek i przetwarzanie płynów w
organizmie, więc jego długotrwałe stosowanie może być
niebezpieczne. Tak więc nie wydaje się, izby miał się stać
w przyszłości środkiem szeroko stosowanym jako pigułka dla
mężczyzn. Idealną męską pigułką antykoncepcyjną mogą
natomiast okazać się kiedyś preparaty wyprodukowane na
bazie Gossypolu.
Jednym z problemów, który ogranicza
wysiłki wywarcia wpływu na płodność u mężczyzn, jest
fakt, że produkcja plemników i ich dojrzewanie w jądrach
trwa w przybliżeniu siedemdziesiąt siedem dni. Tak więc każdy
środek działający na wydzielanie lub upośledzający
funkcje nasienia może osiągnąć pełną skuteczność
dopiero po trzech miesiącach, tego samego czasu potrzeba również,
by ustały skutki działania takiego leku. Naukowcy przewidują,
że syntetyczny hormon męski nigdy nie będzie pigułką, a
zastrzykiem. Doustne przyjmowanie testosteronu powodowałoby
uszkodzenie wątroby. Ten rodzaj antykoncepcji wciąż jest
poddawany testom i prawdopodobnie będzie gotowy wiele lat po
roku 2000. Pomyślny rozwój prac badawczych nad męską pigułką
antykoncepcyjną stanowi dla współczesnych badań medycznych
jedno z największych wyzwań.
METODY
NATURALNE
Ostatnia
grupa obejmuje kategorię metod zapobiegania ciąży sposobami
naturalnymi, nie posługującymi się żadnymi sztucznymi urządzeniami,
preparatami, ani nie opierającymi się na wykonaniu zabiegów
chirurgicznych. Wiele z tych metod można zastosować w celu
odwrotnym, to znaczy dla ułatwienia zajścia w ciążę,
szczególnie przy pojawiających się trudnościach w osiągnięciu
zapłodnienia, ponieważ polegają one na wskazaniu kobiecie
najstosowniejszego momentu poczęcia w kalendarzu jej cyklu
menstruacyjnego.
Najpewniejszy sposób zapobieżenia ciąży to, oczywiście,
powstrzymywanie się od stosunków seksualnych. Nazywamy to wstrzemięźliwością.
Przy współuczestnictwie dwojga ludzi całkowitą pewność w
stosowaniu tej metody osiągnąć można pod warunkiem
wykluczenia wszelkich dróg, jakimi nasienie może dostać się
do pochwy partnerki; dotarcie plemników do wnętrza organizmu
kobiety jest wszakże możliwe bez odbycia właściwego
stosunku płciowego. Jeżeli mężczyzna ma wytrysk w pobliżu
pochwy lub jeśli jedno z partnerów dotknie nasienia, a następnie
pochwy, plemniki mogą ta droga przedostać się do jej wnętrza
i spowodować ciążę.
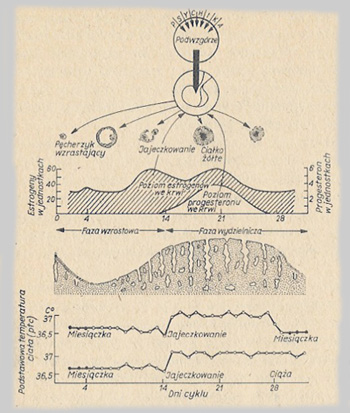
Inny sposób to wstrzemięźliwość w dniach, kiedy kobieta
jest płodna i może zajść w ciążę. Metoda określania
dni miesiąca, kiedy kobieta jest płodna nazywana jest naturalną
metodą planowania rodziny ( metodą wstrzemięźliwości
okresowej, metodą kalendarzową albo metodą rytmu ). Metody
te wymagają znajomości momentu owulacji i powstrzymania się
od stosunków płciowych lub zabezpieczenia się za pomocą środka
antykoncepcyjnego podczas tego „niebezpiecznego”
okresu. Okres wstrzemięźliwości należy zaplanować biorąc
pod uwagę siedmiodniowy okres żywotności nasienia i
trzydniowy komórki jajowej. Metoda ta, stosowana z całą możliwą
dbałością, jest bardzo skuteczna, lecz jej typowy stopień
skuteczności, zakładający przeciętną staranność
wykonania, wynosi około dwadzieścia procent w skali roku.
Metoda
kalendarzowa
Inne nazwy to kalendarzyk małżeński i ustalanie
rytmów. Kobieta powinna założyć i systematycznie
prowadzić kalendarzyk dotyczący kolejnych cyklów
menstruacyjnych, by na tej podstawie próbować określić
nadchodzący okres płodności. Im regularniej miesiączkuje,
tym pewniejsze staje się stosowanie tej metody, lecz nawet
przy podjęciu wszystkich środków ostrożności i
przestrzeganiu maksymalnej staranności wskaźnik jej
skuteczności wynosi dziewięć. Kobieta musi powstrzymać się
od stosunku lub używać środków antykoncepcyjnych co
najmniej na osiem dni przed owulacją i przez dalsze trzy po
przewidywanym dniu owulacji.
Możliwosć obliczenia swoich dni płodnych
on-line... TUTAJ
Podstawowa
temperatura ciała
Inna metoda polega na mierzeniu każdego ranka przed wstaniem
z łóżka ciepłoty ciała. Podczas owulacji temperatura ciała
kobiety nieznacznie wzrasta. Jeśli będziesz mierzyła
temperaturę codziennie posługując się termometrem o
wysokiej czułości i pewnego dnia spostrzeżesz wzrost
temperatury - przy czym jeśli jesteś pewna, że nie złapałaś
żadnej infekcji, która mogłaby się wiązać z wystąpieniem
gorączki - to możesz przypuszczać, że owulacja miała
miejsce i powinnaś powstrzymać się od współżycia
seksualnego bez zabezpieczenia.
Naturalnie, nasienie, które masz już w sobie, zdolne jest
zapłodnić komórkę jajową. Metoda ta może więc być
stosowana tylko dla potwierdzenia kalendarzyka.
Jeśli natomiast pragniesz zajść w ciążę, metoda
termiczna jest doskonałą wskazówką, kiedy powinnaś odbyć
stosunek płciowy, by dziecko się poczęło.
Śluz
szyjkowy
Można jeszcze próbować określić dzień owulacji poprzez
obserwcaję śluzu wydalanego z szyjki macicy ( metoda
owulacyjna Billingsów ). Jest on zwykle mętny, lecz na
kilka dni przed owulacją stanie się przejrzysty i śliski w
dotyku. Można go wtedy rozciągać między palcami na podobieństwo
cienkich niteczek. ( Niektóre kobiety znajdują potwierdzenie
faktu, iż ich owulacja miała miejsce, w doświadczaniu
lekkiego bólu w dolnej części brzucha, zwanego Mittelschmertz,
który jest właśnie objawem jajeczkowania. Lecz wiele kobiet
nigdy nie zauważyło u siebie tego rodzaju sygnału ).
Jest rzeczą oczywistą, iż dla zwiększenia skuteczności
opisanych metod należałoby używać ich łącznie z metoda
kalendarzykową, stosując podaną w niej zasadę wstrzemięźliwości
na osiem dni przed owulacją i trzy dni po przewidywanym
terminie owulacji. Połączenie tych metod można określić
jako metodę Ogino-Knausa.
Stosunek
przerywany
Polega on na tym, iż mężczyzna usuwa członek z pochwy tuż
przed wytryskiem. Podstawowa niedoskonałość tej metody
polega na tym, iż jeszcze zanim dojdzie do wytrysku, gruczoł
Cowpera wydziela pewną ilość płynu, co służy nawilżeniu
i przemyciu cewki moczowej, przez którą nasienie wydostaje
się na zewnątrz. Płyn ten zawiera tysiące plemników, które
zaczynają ochoczo pędzić w stronę nie zapłodnionego jaja
na długo przed tym, zanim mężczyzna poczuje, iż zbliża się
moment szczytowania. Istnieje jeszcze inne niebezpieczeństwo:
mężczyzna może nie wycofać się dostatecznie szybko i
wytrysk nastąpi wewnątrz pochwy. Metoda stosunku
przerywanego ma typowy wskaźnik skuteczności osiemnaście (
tyleż ciąż na każde sto par stosujących wyłącznie tę
metodę w ciągu roku ), który pod warunkiem stosowania jej z
pełną starannością i uwaga spada do czterech.
FAKTY
I MITY
Pierwszy
raz
Kiedy błona dziewicza zostaje naruszona, kobieta może krwawić,
może odczuwać pewien dyskomfort. Nie ma to jednak żadnego
związku ze spotkaniem się plemnika z komórką jajową, a
zatem czy to będzie pierwszy , czy setny raz, musisz przedsięwziąć
te same środki ostrożności.
Orgazm
Niektórzy ludzie sądzą, że jeśli kobieta nie odczuwa
orgazmu, nie może zajść w ciążę. Prawdą jest, że
skurcze pochwy podczas orgazmu powodują, iż szyjka macicy
zanurza się w wypełnionym plemnikami nasieniu zebranym w
sklepieniu pochwy, co sprzyja zajściu w ciążę, prawdą
jest także, że wiele plemników ochoczo zmierza ku szyjce,
czy kobieta ma orgazm wielokrotnie, czy nie ma żadnego.
Miesiączka
Menstruacja istotnie zmniejsza szanse zajścia w ciążę,
lecz nie daje 100% zabezpieczenia. U niektórych kobiet występują
nieregularne krwawienia, które tak naprawdę nie są okresem.
Łatwo się pomylić i uznać takie krwawienia za miesiączkę.
Stosunek
przerywany
Wyjęcie członka przed wytryskiem, to i tak za późno.
Plemniki zawiera także ciecz produkowana przez gruczoł
Cowpera, a wydobywająca się z członka przed wytryskiem.
Poza tym, wielu mężczyznom trudno jest pamiętać o
zabezpieczeniu podczas miłosnych uniesień.
ABORCJA
I PIGUŁKA "PO"
Aborcja oznacza
przerwanie ciąży przed uzyskaniem przez płód zdolności do
życia poza organizmem matki.
Istnieją aborcje samoistne, co
oznacza, że organizm kobiety odrzuca dziecko z jakiegoś
powodu. Nazywa się je poronieniami naturalnymi. Choć
nie zawsze wiemy, co jest powodem poronienia, często okazuje
się później, że powodem było poważne uszkodzenie płodu.
Aborcja może być także wywołana
sztucznie, zwykle przez lekarza. Dziewięćdziesiąt procent
aborcji w USA dokonuje się w ciągu pierwszych dwunastu
tygodni trwania ciąży, gdy embrion czy płód są ledwie
widzialne, bardzo małe. Zwykle stosuje się metodę wyssania
jaja płodowego z macicy za pomocą wyciągacza próżniowego.
Szyjka macicy zostaje znieczulona, a płód wydostaje się
przez wprowadzoną uprzednio do kanału szyjki cienką rurką.
Cały zabieg trwa zwykle około pięciu minut, wykonywany jest
w warunkach ambulatoryjnych, przy rzadkich powikłaniach.
Jeśli czekasz z usunięciem ciąży dłużej
niż dwanaście tygodni, wszystko staje się o wiele bardziej
skomplikowane, ponieważ płód ma już takie rozmiary, że
nie da się go usunąć tylko metodą próżniową. Zabieg
wymaga teraz rozszerzenia kanału szyjki macicy i wyskrobania
ścian jamy macicy, albo rozszerzenia kanału, usunięcia jaja
płodowego metodą próżniową i wyskrobania ścian jamy
macicy. Stosuje się też aborcje polegające na wstrzyknięciu
do jamy macicy odpowiedniego roztworu. Wszystkie te zabiegi są
bardziej skomplikowane niż prosta metoda próżniowa i
stanowią większe zagrożenie dla kobiety.
Aborcja jest tematem niezwykle
kontrowersyjnym, ponieważ wielu ludzi, czy to z pobudek
religijnych, czy moralnych uważa, że embrion i płód niczym
się nie różnią od większego dziecka i dlatego nie wolno
ich uszkadzać. Sąd Najwyższy Stanów Zjednoczonych - przełomowym
wyrokiem w sprawie Roe przeciw Wade - wyniósł prawo kobiety
do ochrony własnej prywatności ponad kontrolę sprawowaną
przez państwo nad tym, co kobieta robi ze swoim ciałem, a
tym samym zalegalizował prawo do aborcji. Decyzja Sądu
rozstrzygając kwestię prawną nie zmieniła wszakże poglądów
przeciwników aborcji i spory nie słabną.
Antykoncepcja
„po”
Gdy kobieta nie pomyślała zawczasu o odpowiednich środkach
zapobiegawczych, bądź też podejrzewa, iż zastosowana
metoda ochrony zawiodła, a obawia się zajścia w ciążę,
istnieje możliwość podania kobiecie dużej dawki estrogenów
i progesteronu, preparatu przypominającego dawne pigułki
antykoncepcyjne, który wywoła poronienie. Tę niezbędną
dawkę hormonów nazwano poranną pigułką po, ale w
rzeczywistości może być przyjęta w czasie do 72 godzi po
stosunku. Trzeba się liczyć z możliwością wystąpienia
nudności i wymiotów. Jeśli doszło do wymiotów , bywa
czasem konieczne przyjęcie dodatkowej dawki, bowiem mogły
wystąpić zaburzenia we wchłanianiu hormonów z układu
pokarmowego.
Preparat dający ten sam efekt co poranna
pigułka po, zawierający jednak mniejszą dawkę hormonów
nosi nazwę RU 486 i został wyprodukowany we Francji.
RU 486 może być zażyty zarówno wtedy, gdy kobieta jest
pewna ciąży jak i wtedy, gdy nie jest jej pewna. Przydaje się
więc, gdy niespodziewanie zawiedzie stosowana metoda
antykoncepcji lub w przypadku gwałtu.
RU 486 blokuje działanie progesteronu, który
jest odpowiedzialny za zagnieżdżenie się zapłodnionej komórki
jajowej. Po dwóch dniach od przyjęcia RU 486 kobieta dostaje
dawkę prostaglandyn, po czym w ciągu czterech godzin u większości
kobiet następuje krwawienie i złuszczenie śluzówki. RU 486
zapobiega ciąży jeszcze przez dziesięć dni po ustaniu
krwawienia.
RU 486 nie jest dopuszczony do sprzedaży w USA, jest
natomiast dostępny w Europie.
CHOROBY
PRZENOSZONE DROGĄ PŁCIOWĄ
Następstwa chorób przenoszonych drogą płciową bywają
przykre, a często nawet groźne. Wzrost zachorowań na AIDS,
potencjalnie śmiertelnej choroby rozwijającej się wskutek
zakażenia wirusem przenoszonym przede wszystkim drogą
kontaktów płciowych, przekonał cały świat o konieczności
unikania ryzykownych praktyk seksualnych. Jeśli natomiast
masz powody, by przypuszczać, iż mogłeś się zarazić
chorobą weneryczną, poddaj się badaniom lekarskim
najszybciej, jak to tylko możliwe. Osoba zakażona którąkolwiek
z chorób przenoszonych drogą płciową powinna odszukać
swych seksualnych partnerów i zachęcić ich, by także
poddali się badaniom i terapii.
Nigdy nie lekceważ objawów zakażenia
chorobą przenoszoną drogą płciową. We wczesnej fazie większość
tych chorób stosunkowo łatwo poddaje się odpowiedniej
terapii, lecz lekceważenie niepokojących symptomów wiążę
się z ryzykiem rozprzestrzenienia się choroby, która z
czasem może stać się przyczyną niepłodności,
ograniczenia sprawności, a nawet śmierci. Szukaj pomocy u
swego lekarza lub w poradni wenerologicznej, której personel
dysponuje specjalistyczną wiedzą. W takich poradniach dane
personalne i historie choroby pacjentów objęte są ścisłą
tajemnicą. Pacjenci proszeni są jednak o podanie danych
personalnych swych partnerów seksualnych, aby poradnie,
zachowując pełną dyskrecję, mogły skontaktować się z
nimi i zaproponować leczenie.
Drożdżyca
(grzybica, Candidiasis)
Drożdżyca, zwana niekiedy popularnie grzybicą, należy do
najbardziej rozpowszechnionych chorób przenoszonych droga płciową.
Wywołuje ją spokrewniony z drożdżami grzyb z gatunku Candida
albicans, żyjący, zwykle bez powodowania kłopotliwych
objawów ubocznych, w jamie ustnej, przewodzie pokarmowym i
pochwie. W normalnych warunkach jego rozwój hamuje naturalna
flora bakteryjna tych zakątków organizmu. Mikroskopijny drożdżak
czuje się znakomicie w środowiskach ciepłych i wilgotnych,
toteż kobieca pochwa bywa dla niego idealnym schronieniem.
Nawet minimalna zmiana warunków panujących w jej wnętrzu może
zaburzyć panującą tam równowagę, a przez to ułatwić
rozmnażanie grzyba. Zbyt ciasny i krępujący strój,
pogorszenie stanu zdrowia, przyjmowanie antybiotyków -
wszystko to może przyczynić się do zagłady dobroczynnych
bakterii, powodując wybuch choroby. Powstawaniu drożdżycy
sprzyja ciąża, cukrzyca oraz stosowanie hormonalnych środków
antykoncepcyjnych. Choroba przenosi się także drogą płciową.
Objawy bywają różne. U kobiet występuje najczęściej swędzenie
zewnętrznych narządów płciowych, połączone z bolesnością,
zaczerwienieniem i obrzękiem okolic przedsionka pochwy, warg
sromowych oraz odbytu. Niektóre panie odczuwają pieczenie
podczas stosunku i oddawania moczu, inne zauważają gęste,
białe upławy o zapachu drożdży i konsystencji twarożku. U
mężczyzn choroba objawia się zaczerwieniem członka, które
czasem rozprzestrzenia się w kierunku moszny. Niektórzy
panowie odczuwają pieczenie w trakcie i po stosunku. Objawy
drożdżycy bywają bardzo nieprzyjemne i kłopotliwe, zwłaszcza
u osób skłonnych do nawrotu choroby. Infekcję leczy się
zwykle preparatami grzybobójczymi, najczęściej w postaci
kremów i globulek. Leczeniu powinien poddać się także
partner osoby zakażonej, co zapobiegnie ponownej infekcji.
Skuteczność terapii podnoszą działania wspomagające,
takie jak noszenie luźnej odzieży z naturalnych tkanin oraz
sterylizacja bielizny i ręczników. Paniom stosującym
antykoncepcję hormonalną doradza się czasem zmianę środka
zapobiegającego ciąży.
Wrzód
miękki
Przenoszony drogą płciową wrzód miękki wywołuje bakteria
Haemophylus ducreyi. Choroba ta występuje znacznie częściej
w krajach tropikalnych; od niedawna, wskutek międzynarodowych
podróży i ożywionej turystyki, staje się coraz bardziej
rozpowszechniona na Zachodzie. Po trwającym około tygodnia
okresie wylęgania choroby na powierzchni członka lub u wejścia
do pochwy pojawia się bolesne owrzodzenie. Niekiedy występuje
także bolesny obrzęk pachwinowych węzłów chłonnych. Jeśli
chory nie podejmuje leczenia, może dojść do rozwoju w
pachwinach owrzodzeń pozostawiających głębokie blizny. Wrzód
miękki leczy się zwykle antybiotykami, na przykład
erytromycyną.
Chlamydioza
Chlamydioza, wywoływana przez podobne do bakterii
drobnoustroje zwane chlamydiami (Chlamydia trachomatis),
jest dziś najczęstszą chorobą przenoszoną drogą płciową
w krajach Zachodu. Należy także do głównych przyczyn
niespecyficznego zapalenia cewki moczowej, które może grozić
niepłodnością. Chlamydia przenoszą się poprzez klasyczne,
analne i oralne kontakty płciowe, mogą też zostać
przekazane dziecku podczas porodu. U mężczyzn choroba może
objawiać się uczuciem pieczenia podczas oddawania moczu, białawym
wyciekiem z cewki moczowej lub bólem i obrzmieniem jąder,
lecz często przebiega bezobjawowo. U kobiet wyraźne symptomy
choroby występują jeszcze rzadziej; niektóre panie odczuwają
ból lub uczucie pieczenia podczas oddawania moczu lub
obserwują mętne, białe upławy. Nie wykryta w porę i nie
leczona chlamydioza może rozprzestrzenić się w górę dróg
rodnych i spowodować potencjalnie groźną dla życia chorobę
- zapalenie przydatków, jedną z najważniejszych przyczyn
bezpłodności. Chlamydiozę leczy się antybiotykami, głównie
tetracykliną i erytromycyną. Oboje partnerzy powinni poddać
się leczeniu jednocześnie, co zapobiega ponownej infekcji.
Opryszczka
Opryszczka narządów płciowych, wywoływana przez wirusa Herpes
simplex, objawia się bolesnymi, swędzącymi pęcherzykami
na narządach płciowych lub w ich okolicy. Wirus Herpes
simplex występuje w dwóch podstawowych formach. Wirus
typu I powoduje opryszczkę warg, zaś typu II - opryszczkę
narządów płciowych. Ten ostatni, przenoszony zwykle drogą
kontaktów płciowych, wnika do wnętrza ciała poprzez błony
śluzowe oraz drobne otarcia skóry. Jest to choroba bardzo
zaraźliwa. Po okresie wylęgania, trwającym od trzech do sześciu
dni, na narządach płciowych lub w ich najbliższej okolicy
pojawia się grupa małych, bolesnych pęcherzyków. W ciągu
10-20 dni pęcherzyki pękają i zanikają. Pierwszemu atakowi
choroby towarzyszą często takie objawy jak gorączka, bóle
głowy, bóle mięśniowe i uczucie pieczenia. Wraz z
kolejnymi nawrotami choroby pęcherzyki pojawiają się na
nowo. Osoba raz zakażona wirusem zachowuje go do końca życia,
choć w 20 procentach przypadków występuje tylko jeden atak
choroby. U pozostałych 80 procent zakażonych kolejne ataki
wyraźnie z czasem słabną. Nawrotom dolegliwości może
sprzyjać wiele czynników: stres, niepokój, depresja, przemęczenie,
choroba. Niektóre osoby potrafią przewidzieć kolejny atak z
wyprzedzeniem dwóch - trzech dni, zauważając takie objawy
jak mrowienie, swędzenie lub pieczenie w obrębie narządów
płciowych. Tuż przed oraz w trakcie nawrotu należy bezwzględnie
unikać kontaktów seksualnych, bowiem w tym czasie bardzo łatwo
o zakażenie partnera. Przypuszcza się, iż zakażenie tym
typem wirusa zwiększa ryzyko zachorowania na raka szyjki
macicy, toteż zakażone kobiety powinny poddawać się
regularnym badaniom cytologicznym.
Kłykciny
kończyste
Kłykciny kończyste wywołuje wirus brodawczaka ludzkiego (papillomavirus),
przenoszony drogą płciową. Brodawki są miękkie i suche,
barwy szaroróżowej. Zwykle niebolesne, rozwijają się na
narządach płciowych, w ich bezpośrednim sąsiedztwie lub w
okolicach odbytu. Okres inkubacji po zakażeniu może trwać
od sześciu do ośmiu tygodni. Infekcja dokonuje się przez
bezpośredni kontakt z brodawkami, choć wirus występuje tez
w spermie. Choroba ta, podobnie jak opryszczka narządów płciowych,
zwiększa prawdopodobnie ryzyko rozwoju raka szyjki macicy, a
więc zakażone panie nie powinny zapominać o corocznym
badaniu cytologicznym. Brodawki można zniszczyć substancjami
o właściwościach żrących (podofilina), zabiegiem
chirurgii laserowej lub działaniem ciekłego azotu. Ponieważ
jednak wirus pozostaje w tkankach, po pewnym czasie objawy mogą
pojawić się ponownie. Nawet wówczas, gdy brodawek nie widać,
zakażone osoby powinny podczas współżycia używać
prezerwatyw, zapobiegając w ten sposób przeniesieniu
infekcji na swych partnerów.
Rzeżączka
Rzeżączkę wywołuje bakteria zwana gonokokiem lub dwoinką
Neissera (Neisseria gonorrhoea). Jest to jednak z
najbardziej rozpowszechnionych chorób wenerycznych, występująca
zwłaszcza u nastolatków i ludzi młodych, którzy mieli już
kilku lub kilkunastu partnerów seksualnych. Zakażenie następuje
poprzez kontakty klasyczne, analne i oralne, zaś zainfekowane
matki mogą przekazać chorobę dzieciom podczas porodu.
Objawy rzeżączki bywają zwykle bardziej nasilone u mężczyzn.
Zauważają oni często bolesność i obrzęk żołędzi członka,
a pieczenie podczas oddawania moczy, a także wyciek mlecznej
wydzieliny z cewki moczowej, pojawiający się w dwa do dziesięciu
dni po zakażeniu. Wydzielina staje się czasem gęstsza, żółtawa,
ze śladami krwi. U 60 procent zakażonych kobiet objawy są
bardzo łagodne lub brak ich zupełnie. Niektóre panie częściej
oddają mocz i odczuwają w trakcie tej czynności nieznaczny
ból. W niektórych przypadkach pojawia się także wodnista,
żółta lub zielonkawa wydzielina z cewki moczowej. Jeśli
infekcja objęła szyjkę macicy, mogą pojawić się upławy
i zaburzenia menstruacyjne. Rzeżączka jest jedną z najpoważniejszych
przyczyn bezpłodności, zaś do jej groźnych powikłań należy
zapalenie przydatków. W rzadkich przypadkach infekcja może
rozprzestrzenić się za pośrednictwem układu krwionośnego,
powodując powikłania tak groźne jak zapalenie stawów,
rumień skóry i posocznica (zakażenie septyczne), a w najgroźniejszych
- uszkodzenie mózgu, a nawet śmierć. Choroba ta poddaje się
stosunkowo łatwo leczeniu antybiotykami z grupy penicyliny
(lub, w przypadku alergii na penicylinę, ich odpowiednikami z
innych grup). Jak przy wszystkich chorobach przenoszonych
droga płciową oboje partnerzy powinni poddać się kuracji
jednocześnie.
Żółtaczka
Żółtaczka jest chorobą bardzo poważną, bowiem stan
zapalny może doprowadzić do poważnego i nieodwracalnego
uszkodzenia tkanek wątroby. Uszkodzenie bywa następstwem
nadużywania alkoholu, zażywania narkotyków i lekarstw,
substancji trujących i szkodliwych oraz jest następstwem
infekcji wirusowych. Znamy dwie postacie wirusowego zapalenia
wątroby: żółtaczkę typu A i typu B. Żółtaczka typu A
najczęściej rozprzestrzenia się poprzez zakażone pożywienie
i wodę. Żółtaczka typu B przenosi się przez kontakty
seksualne i krew, głównie przez zakażone igły, a więc wśród
osób używających narkotyków drogą dożylną. Następujący
bezpośrednio po zakażeniu okres wylęgania choroby może
trwać od kilku tygodni do kilku miesięcy. U chorych występują
objawy przypominające grypę, którym towarzyszą nudności i
wymioty; w późniejszym okresie skóra przybiera żółtawą
barwę. Niektóre zakażone osoby nie mają żadnych objawów,
mogą więc nieświadomie zakażać swych partnerów
seksualnych. U 10 procent zakażonych choroba przybiera formę
chroniczną, pociągając za sobą postępujące uszkodzenie
tkanek wątroby. Brak leków usuwających przyczynę
schorzenia, chorym zaleca się jedynie pozostanie w łóżku,
właściwą dietę oraz przyjmowanie środków
przeciwzapalnych. Zachorowaniu na zapalenie wątroby typu B
skutecznie zapobiega szczepionka, doradzana osobom narażonym
na ryzyko zakażenia, a więc posiadającym znaczną liczbę
partnerów, używającym narkotyków podawanych drogą dożylną,
pracownikom służby zdrowia oraz krewnym ludzi zakażonych
wirusem żółtaczki B.
Niespecyficzne
zapalenie cewki moczowej
Niespecyficznym nazywamy zapalenie cewki moczowej (przewodu
wyprowadzającego mocz na zewnątrz ciała) wywołane przez
czynniki inne niż rzeżączka. Jest to przypadłość dość
rozpowszechniona. Najczęściej objawia się bólem przy
oddawaniu moczu, któremu może towarzyszyć wyciek z cewki.
Wymienia się blisko 70 różnych przyczyn niespecyficznego
zapalenia cewki moczowej; do najważniejszych należą:
chlamydioza oraz rzęsistkowica. Obie rozprzestrzeniają się
droga płciową. Leczenie jest trudne, o ile nie uda się w
porę ustalić pierwotnej przyczyny schorzenia. Dokonuje się
tego poprzez badanie treści pobranej z ujścia cewki moczowej
lub próbek moczu (próbki pobiera się rano, gdy chorobotwórczych
drobnoustrojów jest w moczu najwięcej). Terapia zależy od
przyczyny schorzenia, zwykle infekcję leczy się za pomocą
antybiotyków. Leczenie powinno objąć oboje partnerów, tak
by wyleczona osoba nie zaraziła się ponownie od
zainfekowanego partnera.
Wszawica
łonowa
Wesz łonowa (Pteris pubis) to pasożytniczy gatunek
owada. Te drobne stworzenia maja odnóża uzbrojone w mocne
szczypce, którymi przyczepiają się do włosów. Żyją
zwykle w owłosieniu łonowym, choć można je spotkać także
w innych okolicach ludzkiego ciała, nawet w brwiach. Wydaje
się, że unikają jedynie owłosionej skóry głowy. Wszawica
łonowa rozprzestrzenia się poprzez kontakty seksualne, choć
można się nią zarazić poprzez pościel, ubrania oraz wspólne
korzystanie z muszli klozetowej. Pasożyt składa u podstawy włosów
łonowych jajeczka, z których po tygodniu wylęgają się
kolejne pokolenia owadów. Wesz nakłuwa skórę i wysysa krew
żywiciela, powodując dolegliwe swędzenie i podrażenienie.
W terapii stosuje się miejscowo płyny owadobójcze, dostępne
na receptę w aptekach. Kuracja powinna obejmować także
partnera osoby cierpiącej na wszawicę; zaleca się wypranie
w bardzo gorącej wodzie ubrań i pościeli.
Kiła
(syfilis)
Kiła, choroba weneryczna wywoływana przez bakterię zwaną
krętkiem bladym (Treponema pallidum), przybyła do
Europy z Ameryki Północnej wraz z żeglarzami u schyłku XV
stulecia. Szybko osiągnęła rozmiary epidemii, pochłaniając
wiele ludzkich istnień. Na przestrzeni kolejnych wieków kiła
rozprzestrzeniała się nadal, choć jej zjadliwość
stopniowo zaczęła opadać. Kres jej postępom położyła
dopiero odkryta w latach czterdziestych penicylina. Krętek
blady przenika do wnętrza ludzkiego ciała poprzez
uszkodzenia skóry i błony śluzowe jamy ustnej, narządów płciowych
oraz odbytu. Jest to choroba bardzo zaraźliwa, toteż można
się jej nabawić przez każdy intymny kontakt: stosunek płciowy,
pieszczoty oralne, a nawet pocałunki. W przeciwieństwie do
innych chorób przenoszonych drogą płciową, stosowanie
prezerwatywy nie daje zadowalającej ochrony przed kiłą. W
rozwoju tej choroby wyróżnia się cztery okresy: fazę kiły
pierwotnej, fazę objawów wtórnych, fazę wyciszenia oraz
fazę zmian późnych. W fazie pierwotnej, poprzedzonej trwającym
około miesiąca okresem wylęgania choroby, występują
pierwsze objawy kiły. W miejscu infekcji - zazwyczaj w
okolicach narządów płciowych lub odbytu, rzadziej na
wargach, palcach lub gardle - pojawia się niewielkie, bolesne
owrzodzenie. Zwykle znika ono samoistnie po upływie sześciu
tygodni. Faza objawów wtórnych rozpoczyna się zazwyczaj w
trzy miesiące po zakażeniu. Symptomy bywają różne:
zaczerwienienie skóry, gorączka, bóle głowy i gardła,
obrzęk węzłów chłonnych, bóle, wypadanie włosów, różowe
pasma na skórze. W niektórych przypadkach dochodzi do
zapalenia opon mózgowych, infekcji oczu, niewydolności
nerek. Jeśli w tym czasie chory nie podejmie leczenia, kiła
przechodzi w fazę wyciszenia, zaś wszelkie objawy znikają
często na dwadzieścia, a nawet więcej lat. U niektórych osób
pojawiają się nawroty choroby. Faza wyciszenia jest bardzo
niebezpieczna, bowiem dochodzi w niej zwykle do uszkodzenia
tkanek i narządów wewnętrznych, serca, naczyń krwionośnych,
układu nerwowego, prowadzących do niewydolności układu krążenia,
zaburzeń pamięci, paraliżu, a nawet śmierci. Zakażenie kiłą,
wykrywane podczas badania krwi, potwierdza tzw. dodatni odczyn
serologiczny. W leczeniu stosuje się penicylinę i inne
antybiotyki, lecz w trakcie terapii u 50 procent pacjentów
pojawiają się niekorzystne objawy uboczne, bowiem organizm
ostro reaguje na zagładę ogromnych ilości bakterii.
Rzęsistkowica
Rzęsistkowicę wywołuje mikroskopijne, pasożytniczy
pierwotniak, zwany rzęsistkiem pochwowym (Trichomonas
vaginalis). Niezwykle zaraźliwa rzęsistkowica, należąca
do głównych przyczyn zapalenia pochwy, przenosi się niemal
wyłącznie drogą płciową. Objawy, jeśli w ogóle występują,
pojawiają się w okresie od czterech dni do trzech tygodni po
zakażeniu. Kobiety zauważają pieniste, żółtawe lub
zielonkawe upławy o nieprzyjemnym zapachu. Towarzyszy im często
ból, swędzenie czy pieczenie w obrębie narządów płciowych,
nasilające się szczególnie podczas stosunku. Objawy wzmagają
się zwykle podczas i tuż po menstruacji. Niekiedy choroba
przebiega bezobjawowo. Wielu mężczyzn nie odczuwa żadnych
objawów infekcji, nieliczni zauważają wyciek z cewki
moczowej i bóle przy oddawaniu moczu. Zazwyczaj choroba dość
łatwo poddaje się leczeniu zwalczającym pierwotniaki
metronidazolem. Kobieta i mężczyzna muszą poddać się
terapii wspólnie, by uniknąć powtórnego zakażenia.
AIDS
i wirus HIV
HIV ( ang. Human immunodeficiency virus ) to choroba
przenoszona najczęściej wskutek kontaktów seksualnych oraz
wspólnie używanych igieł i strzykawek przez osoby używające
narkotyków podawanych droga dożylną. HIV może bezpośrednio
uszkadzać mózg, lecz znacznie częściej atakuje białe ciałka
krwi określane nazwą T-4, odpowiadające za sprawność układu
odpornościowego człowieka. Po pewnym czasie układ
immunologiczny doznaje głębokich uszkodzeń, że nie potrafi
już ochronić organizmu przed infekcjami i chorobami
nowotworowymi. Tę ostatnią, potencjalnie śmiertelna fazę
nazywamy AIDS ( ang. Acquired immune deficiency syndrome
- nabyty zespół braku odporności ). Niektóre z tych chorób,
jak mięsak Kaposiego lub zapalenie płuc Pneumocystis
carinii, u osób zdrowych występują bardzo rzadko i mają
przebieg dość łagodny, lecz u nosicieli wirusa, których
odporność została osłabiona, stanowią poważne zagrożenie
dla życia. Czas upływający od zakażenia wirusem do
pojawienia się AIDS jest bardzo zmienny. U niektórych osób
AIDS rozwija się w ciągu kilku lub kilkunastu miesięcy,
inne odczuwają przez całe lata jedynie stosunkowo łagodne
objawy zakażenia, co lekarze określają mianem zespołu ARC
( ang. AIDS - related complex ). W tej fazie kolejne
zaostrzenia choroby mogą rozdzielać długie okresy względnie
dobrego zdrowia. Niektóre zakażone osoby nie mają żadnych
objawów, mogą więc nadal - nieświadomie - zarażać
innych. Od momentu zakażenia wirusem do wystąpienia
pierwszych symptomów pełnoobjawowego AIDS może upłynąć
dziesięć, a nawet kilkanaście lat. Wirus HIV nie może
przetrwać długo poza organizmem i łatwo go zniszczyć za
pomocą rutynowych zabiegów sterylizacyjnych. Nie można się
nim zarazić podczas codziennych czynności czy zwykłych
kontaktów towarzyskich, takich jak objęcie, uścisk dłoni,
wspólne spożywanie posiłku czy używanie tych samych sztućców,
filiżanek lub innych naczyń. Ryzyko zakażenia pojawia się
dopiero w sytuacjach, gdy istnieje możliwość wymiany płynów
ustrojowych. Dlatego właśnie tak niebezpieczne są wszelkie
nieprzemyślane i przypadkowe stosunki seksualne, zwłaszcza
jeśli w obrębie pochwy, odbytu, członka lub szyjki macicy
istnieją nawet minimalne ranki lub otarcia. Na większe
ryzyko narażone są także osoby zakażone wcześniej
wirusami powodującymi opryszczkę lub brodawki narządów płciowych.
Wirus HIV występuje we wszystkich płynach ustrojowych
nosiciela, zwłaszcza w spermie, wydzielinie pochwy i krwi;
niebezpieczeństwo przeniesienia infekcji za pośrednictwem śliny
określa się jako minimalne. Niemowlęta mogą zarazić się
wirusem od matek, podczas porodu lub karmienia piersią. W
przeszłości HIV rozprzestrzeniał się także poprzez
podawanie zakażonej krwi oraz preparatów krwiopochodnych,
lecz obecnie, po wprowadzenie wszechstronnych badań i
ogrzewaniu krwi dawców, niebezpieczeństwo zakażenia poprzez
transfuzję niemal nie istnieje. Na ryzyko narażeni są także
pracownicy służby zdrowia, którzy mogą ukłuć się
przypadkowo zainfekowaną igłą. Osoby mające powody do
przypuszczeń, że mogły zakazić się wirusem HIV, powinny
poddać się badaniu krwi. Test wykaże, czy we krwi pojawiły
się antyciała zwalczające chorobę. Pozytywny wynik testu
potwierdza, iż człowiek jest nosicielem wirusa. Wynik
negatywny można interpretować dwojako: albo osoba nie jest
zakażona wirusem, albo w jej krwi nie zdążyły jeszcze
powstać wyspecjalizowane antyciała, gdyż rozwijają się
one dopiero w dwa - trzy miesiące od chwili zakażenia. Jeśli
zamierzasz poddać się testowi na HIV, zasięgnij rady
specjalisty, który ustali, czy w twoim przypadku badanie ma
jakiekolwiek uzasadnienie oraz pomoże w zrozumieniu
implikacji ewentualnego, pozytywnego wyniku. Wciąż brak
szczepionki przeciwko wirusowi HIV oraz skutecznych leków na
HIV i AIDS, choć wiele objawów i powikłań leczy się
antybiotykami, lekami cytostatycznymi i radioterapią. Ryzyko
zakażenia w znacznym stopniu maleje dzięki poznaniu i
stosowaniu zasad bezpiecznego seksu w przypadkach, gdy
niewiele wiemy o seksualnej przeszłości partnera. Bezpieczny
seks wymaga zastąpienia potencjalnie niebezpiecznych stosunków
płciowych innymi technikami i formami pieszczot, a w
ostateczności zabezpieczenia się za pomocą prezerwatywy lub
innych środków barierowych. Zalecenia te odnoszą się zarówno
do kontaktów przypadkowych, jak i współżycia w stałych
związkach z partnerami, którzy w przeszłości choćby
minimalnie narażeni byli na ryzyko zakażenia wirusem. Osoby
używające narkotyków dożylnych nie powinny nigdy używać
wspólnych igieł i strzykawek.
©
Copyright by milosc.god.pl. ® All Rights Reserved 2002 - 2005.
|
